التميز معهد قطر لبحوث الطب الحيوي ورؤى حول العوامل التي تحدد خطورة فيروس كورونا
يُلاحظ أن غالبية حالات فيروس كورونا (كوفيد-19) خفيفة ويتعافى مرضاها في وقت قصير. ومع ذلك، نجد أن قرابة 15٪ من الإصابات تعد شديدة وتتطلب رعاية مكثفة. في حلقة هذا الأسبوع، يناقش خبراء من معهد قطر لبحوث الطب الحيوي الجوانب المختلفة التي قد تساهم في تطور مسار الإصابة بفيروس كوفيد-19.
فيروس كورونا والأمراض المصاحبة
يتراوح المعدل العالمي للوفيات الناتجة عن فيروس كورونا ما بين 3 إلى 7٪، وهو أعلى بكثير من مثيله الناتج عن الإنفلونزا الموسمية البالغ 0.1٪. من جانب آخر، يرتبط ارتفاع نسبة الوفيات التي يسببها كوفيد-19 بالعمر والظروف الصحية الحرجة الأخرى، المسماة بالأمراض المصاحبة، وهو ما يعني وجود أكثر من مرض واحد في نفس الوقت.
وقد حُدد العمر باعتباره العامل الأكثر أهمية فيما يتعلق بتقدير شدة الإصابة بفيروس كورونا، أو احتمال الوفاة. وقد بلغ معدل الوفاة العالمي، وفقًا لدراسة حديثة، 1.4٪ تحت سن 60 عامًا، في حين بلغ 4.5% في الفئة العُمرية فوق 60 عامًا، وقفز إلى 13.4% في الفئة العُمرية التي تجاوزت 80 عامًا. وأظهرت دراسات أخرى أن الأمراض المزمنة مثل ارتفاع ضغط الدم والسكري وأمراض القلب والسمنة والسرطان هي أيضا تمثل عوامل خطورة رئيسية.
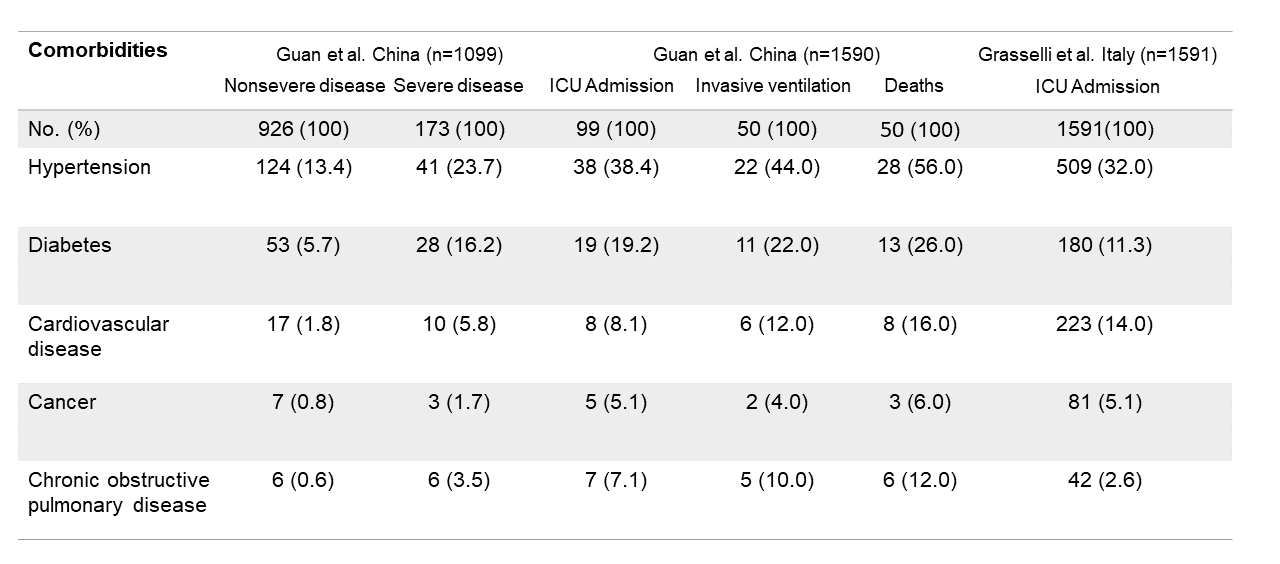
وفي دراسة أُجريت في الصين على 1,099 مصابًا بفيروس كورونا، أظهرت أن المرضى الذين يعانون من أمراض مزمنه وعلى رأسها ارتفاع ضغط الدم يشكلون الحالات الأكثر شده (38.7٪ مقابل 21.0٪).
وأشارت دراسة صينية أخرى أُجريت على 1,590 مصابًا بفيروس كوفيد-19 يتلقون العلاج بالمستشفى إلى أن المرضى الذين يعانون من أمراض مزمنه يكون احتمال دخولهم وحدة العناية المركزة أعلى بنسبة (13.5٪ مقابل 3.8٪)، ومعدل وفاة (8.8٪ مقابل 1.3٪) من المرضى الآخرين.
علاوة على ذلك، احتمالات الحاجه إلى وحده العناية المركزة، والحاجة لأجهزة التنفس، وكذلك احتمال الوفاة، أعلى في حالات المرضى الذين يعانون من أكثر من مرض مزمن مقارنة بالمرضى الذين يعانون من مرض مزمن واحد. وبشكل مماثل، رصدت دراسة أُجريت بأثر رجعي في إيطاليا وشملت 591,1 مصابًا بفيروس كورونا اُدخلوا العناية المركزة أن 68٪ منهم كان لديهم على الأقل مرض واحد مصاحب، وجاء ارتفاع ضغط الدم باعتباره المرض المصاحب الأكثر شيوعًا بنسبة (32٪). وشملت الأمراض المصاحبة الأخرى أمراض القلب والأوعية الدموية بنسبة (14٪)، وارتفاع كوليسترول الدم بنسبة (11.8٪)، ومرض السكري (11.3٪)، والسرطان (5.1٪)، ومرض الانسداد الرئوي المزمن (2.6٪). كما أشارت الدراسة إلى خطورة التدخين باعتباره يزيد من شدة الإصابة بفيروس كورونا.
تطرح هذه الملاحظات سؤالاً مفاده: لماذا تزيد الأمراض المصاحبة من شدة الإصابة بفيروس كورونا؟ يُعد ضعف جهاز المناعة السمة المشتركة بين المرضى الذين يعانون من حالات مرضية مصاحبة لفترات طويلة. وقد لا يكون الجهاز المناعي الضعيف قادرًا على اكتشاف العدوى الفيروسية ومكافحتها، أو بدلاً عن ذلك، يمكن أن تكون الإصابة مفرطة التحفيز بحيث يستهدف الفيروس حتى الأنسجة السليمة.
عواصف السيتوكين لدى مرضى كوفيد-19
السيتوكينات هي عبارة عن جزيئات صغيرة، تفرزها خلايا معينة في الجهاز المناعي، بهدف تنظيم استجابة الجسم وتصديه للعدوى.
ولفهم عاصفة السيتوكين، نحتاج إلى استيعاب ما يحدث بمجرد اقتحام الفيروس لجسم الإنسان. فعقب دخوله الجسم، يتكاثر الفيروس داخل خلايا المريض، ومنها خلايا الرئتين على سبيل المثال، ما يؤدي إلى استجابة مناعية تجذب المزيد من الخلايا المناعية إلى موقع العدوى، وتُسمى هذه الظاهرة المتضافرة بالالتهاب.
وفي بعض الحالات، يمكن أن يبقى مستوى الالتهاب تحت السيطرة، ولكن في حالات أخرى، تحدث استجابة مناعية مفرطة النشاط، مما يسبب تلف في الأنسجة، وفشل في الأعضاء، وهو سبب شائع بين الوفيات الناتجة عن فيروس كورونا.
كما لا تقتصر عواصف السيتوكين على فيروس كورونا فقط، فقد لُوحظت أيضًا في متلازمة الجهاز التنفسي الحاد (سارس) ومتلازمة الشرق الأوسط التنفسية، بالإضافة إلى الأمراض غير الفيروسية، مثل التصلب المتعدد، والتهاب البنكرياس. لا يزال السبب في كون عاصفه السيتوكين تصيب بعض مرضى الكورونا فقط غير مفهوم بشكل جيد، ولكن يمكن أن يُعزى ذلك جزئيًا إلى الأمراض المصاحبة، وكذلك الاستعداد الجيني الوراثي.
وبينما تعمل عدة مجموعات بحثية على تطوير علاجات لمواجهة عاصفة السيتوكين، تستخدم مجموعات أخرى من الباحثين عاصفه السيتوكين للمساعدة في تشخيص الإصابة بفيروس كورونا، بل والأهم من ذلك، في تحديد مرحلة المرض.
وقد وثّقت العديد من الدراسات التنظيم الزائد للسيتوكينات الداعمة للالتهابات في الدم، بما في ذلك، إنترلوكين-1، وإنترلوكين-6، وعامل نخر الورم ألفا، والإنترفيرون غاما، خاصة لدى مرضى كوفيد-19، الذين يتلقون العلاج بوحدات العناية المركزة. وأفادت دراسة أُجريت في الصين، أن عدد من الخلايا التائية (T cells)، وهو نوع حاسم من خلايا الدم البيضاء، يكافح الفيروس في المرحلة الأولى من العدوى، أن مستويات إنترلوكين-6 مرتفعة بشكل ملحوظ في ثمانية من أصل إحدى عشر حالات مصابة بفيروس كورونا يعانون من ضيق تنفس حاد. وقد أظهرت دراسة أوسع أُجريت في مدينة ووهان الصينية وجود صلة بين زيادة مستويات إنترلوكين-6 وازدياد خطر الوفاة.
وتطالعنا في الوقت الحالي العديد من التقنيات اللازمة لتحديد مستويات السيتوكين ذات الصلة بكوفيد-19 كمؤشرات حيوية محتملة للمرض، ومن بين تلك المؤشرات يأتي الإنترفيرون ألفا، وعامل نخر الورم ألفا، وإنترلوكين-6 على رأس القائمة. ويؤثر قياس مستويات السيتوكين في وقت مبكر أثناء الإصابة الحادة بالفيروس بالتأكيد على استيعابنا بشأن ظهور عاصفة السيتوكين، ومسار تطور المرض، وتأثيره فيما يتعلق بتلف الأجهزة. وقد يمكّن هذا الأمر الأطباء من تحديد الحالات التي تتطلب انتباهًا ورعاية مكثفة في مرحلة مبكرة.
الإنزيم المحول للأنجيوتنسين 2 بمثابة "سيف ذو حدين" في مواجهة كوفيد-19
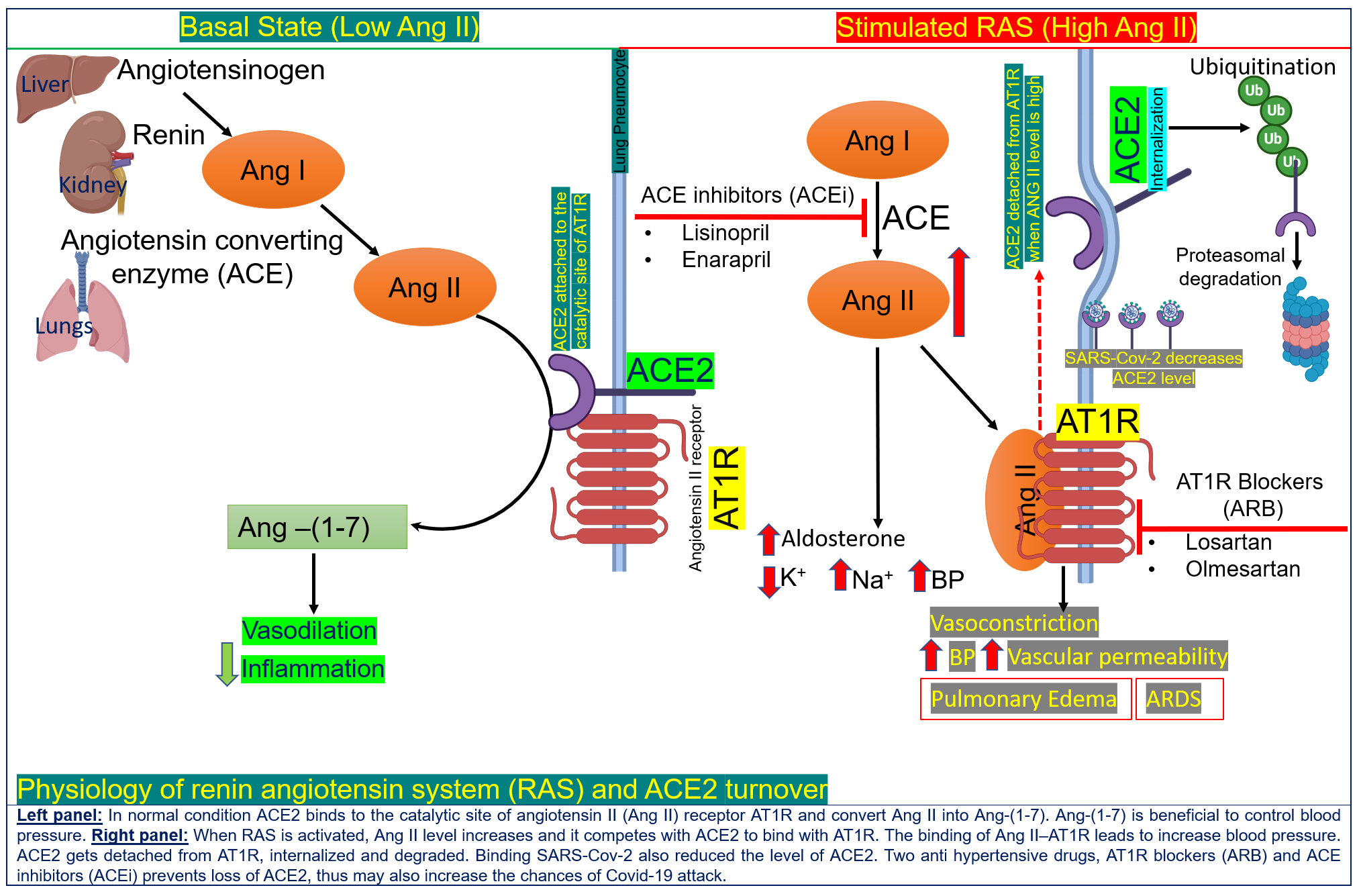
بصرف النظر عن الأمراض المصاحبة وعواصف السيتوكين، فإن مدى دخول الفيروس للجسم وتكاثره داخل خلايا الإنسان يؤثر على شدة الإصابة بفيروس كورونا، حيث يخترق كوفيد-19 مكونًا متكاملاً (الإنزيم المحوّل للأنجيوتنسين 2 المعروف اختصارًا بـ "ACE2") من خلال النظام الهرموني البشري المهم (نظام رينين أنجيوتنسين)، الذي يلعب دورًا حاسمًا في تنظيم ضغط الدم، والتمثيل الغذائي، ومكافحة الالتهاب.
وقد تم تحديد الإنزيم المحوّل للأنجيوتنسين 2 الموجود على سطح خلايا الرئتين والكليتين والأمعاء والأوعية الدموية كمستقبل لفيروس كورونا، وبالتالي يمكن اعتباره "بوابة دخول" الفيروس إلى الخلية.
ويرتفع مستوى الإنزيم المحوّل للأنجيوتنسين 2 بشكل كبير لدى المرضى الذين يعانون من مرض السكري من النوع الأول، أو السكري من النوع الثاني. ومن المعروف أنه يجري علاج مرضى السكري بأدوية (مثبطات الإنزيم المحوّل للأنجيوتنسين 2، وهي ما تعرف بـ "ACEI") التي تمنع الإنزيم المحوّل للأنجيوتنسين 2، وكذلك بروتين آخر مهم في نظام رينين أنجيوتنسين، ومستقبلات الأنجيوتنسين 2 من النوع الأول، من أداء مهامهما الوظيفية.
وتُستخدم أيضًا مثبطات الإنزيم المحوّل للأنجيوتنسين ومستقبلات الأنجيوتنسين 2 من النوع الأول بشكل شائع في أدوية علاج ارتفاع ضغط الدم، ويؤدي استخدامها إلى زيادة أخرى في معدل الإنزيم المحوّل للأنجيوتنسين 2 في خلايا الجسم. وبالتالي، فإن مرضى السكري وارتفاع ضغط الدم الذين يعالجون بمثبطات الإنزيم المحول للأنجيوتنسين ومستقبلات الأنجيوتنسين 2 من النوع الأول لديهم مستويات عالية جدًا من هذا الإنزيم، وهم مُعرضون بشكل كبير لخطر الإصابة الشديدة بفيروس كورونا مما قد تؤدي للوفاة.
ومع ذلك، فإن مستقبلات الإنزيم المحوّل للأنجيوتنسين 2 تُظهر أيضًا وظائف بيولوجية قد تكون مفيدة في سياق كوفيد-19. وتكمن مهمة الحماية الأساسية للإنزيم المحوّل للأنجيوتنسين 2 في تقليل أنجيوتنسين 2 (إلى أشكال أخرى من أنجيوتنسين 1-7)، التي ارتبطت بمجموعة متنوعة من الآثار الضارة، بما في ذلك، ضعف عضلة القلب، والالتهاب المُحسن، وارتفاع ضغط الدم المرتبط بالسمنة، وارتفاع تجلط الدم.
لذلك، فإن الإنزيم المحوّل للأنجيوتنسين 2 يعتبر "سيفًا ذا حدين" في مواجهة كوفيد-19، وأصبح موضوعًا قويًا للنقاش السريري حول ما إذا كان مرضى فيروس كورونا المصابين بالسكري وارتفاع ضغط الدم يجب أن يستمروا على العلاج بالأدوية المحفزة للإنزيم المحوّل للأنجيوتنسين 2. وتُعتبر نتائج الدراسات الأخيرة ذات الأثر الرجعي بشأن ارتباط وفيات كورونا و(ACEi /ARB) غير حاسمة، لأنها أجريت على مجرد عدد صغير من المرضى.
ويُنصح في الوقت الحالي بملاحظة المرضى الذين يعانون من أمراض القلب، أو ارتفاع ضغط الدم، أو مرض السكري، الذين يُعالجون بأدوية زيادة الإنزيم المحوّل للأنجيوتنسين 2 بحذر شديد. وحتى الآن، لا يوجد دليل يشير إلى أن فئة أخرى من الأدوية المضادة لارتفاع ضغط الدم، وحاصرات قنوات الكالسيوم، تزيد من مستويات الإنزيم المحوّل للأنجيوتنسين 2، وبالتالي، يمكن اعتبار هذه الأدوية علاجًا بديلاً لبعض مرضى فيروس كورونا.
المشاركون في هذه الدراسة:
كوفيد-19 والأمراض المصاحبة له: د. فيجاي جوبتا ود. يوشي كوباياشي
عواصف السيتوكين لدى مرضى كوفيد-19: د. نور مجبور
الإنزيم المحوّل لأنجيوتنسين 2: د. أبو صالح محمد معين
الرسوم التوضيحية: د. أبو صالح محمد معين
محررون: د. أدفيتي نايك ود. ألكسندرا بتلر
لتصفح المراجع، يُرجى الضغط هنا.




